多死社会が行政を動かした——神奈川県が「検案研修」に在宅ACP講演を組み込んだ理由「令和7年度_神奈川県在宅看取り・検案研修会」

2026年3月、神奈川県 在宅看取り・検案研修にて、
「『仕方がない』で終わらせない在宅看取り ~認知症・独居の方の意思を推定するACP実践~」
という研修を行いました。今回はその内容をぎゅっとまとめてお届けします。
現場で「仕方がない」と諦めてしまうことはありませんか?本記事では、認知症の方の意思を推定し、多職種でブレない意思決定支援を行うための具体的なアプローチを解説します。
この講演が実現した経緯
実は今回の依頼、私にとって少し珍しい・うれしい経験でした。
神奈川県医療企画課から直接ご連絡をいただいたのです。「在宅看取り・検案研修」の講師として、県からオファーをいただいた形です。
依頼の背景には、多死社会の到来があります。今後ますます増える看取りに対応するため、神奈川県として地域の在宅医療の「質と量」を底上げしたいというご意向でした。研修の主な目的は大きく2つあります。
1. 在宅看取りの推進と現場支援
参加者の約6割はすでに在宅医療を行っている医師でした。県としては、そうした方々が厚生労働省のガイドラインに沿って自身の看取りを振り返り、「迷いや判断を言語化できる場」を作りたいと考えていたようです。
また、これから訪問診療を始める医師への「入門」的な内容も両立させること、さらに「認知症の独居・老々介護世帯での意思確認」など、現場で特に難しい場面の考え方を学ぶ機会を提供することも求められていました。
2. 検視・検案研修との整合性
神奈川県は死体取扱い数が多く、正しい死亡診断書の発行や死因・死亡推定時刻の推定、そして介護殺人・虐待などの異状を見逃さず適切に警察へ届出できる知識を在宅医が持つことが喫緊の課題になっているとのことでした。
ここが今回の依頼で私が最も興味深いと感じた点です。

検視・検案の研修会で私を講師として選んでいただいたのなぜなのでしょう??
今回の講演は、「在宅看取り・ACP」の研修としてではなく、検死・検案の研修会の一環として位置づけられていたのです。つまり、検視・検案を担う立場から「在宅看取りの質を上げてほしい」という文脈でのオファーでした。
これは時代が求めていることだと、強く感じました。
在宅での看取りが増えれば、必然的に「自宅での死亡」を診断する医師も増えます。そのとき、ただ死亡診断書を書けばいいだけでなく、
- 本人の意思が尊重されていたか、
- 虐待や異状がなかったか
- 死因の推定は適切かという判断
が、在宅医に求められるようになります。ACPや意思決定支援は「患者さんのための医療倫理」であると同時に、法的・社会的な正確さを担保するプロセスでもある——そういう視点で在宅医療を捉え直す機会になりました。
在宅医療の「臨床」と「法的手続き」が交差するこの領域は、今後ますます重要になると感じています。
意思決定支援における「仕方がない」の正体
看取りの現場で、意思決定において「仕方がない」と感じることはありませんか?
- 家族の希望や意見が強すぎた
- 医師の判断に従うしかなかった
- 本人が話せないまま、急に状態が変わってしまった
- 多職種との連携がうまくいかず、話し合えなかった
しかし、本当に「仕方がなかった」のでしょうか?
人生最期の医療・ケアの最大の目的は、「本人の価値観を尊重し、本人の意思を反映させた医療・ケアを実現すること」です。どんなに複雑な状況であっても、この目的がブレてはいけません。本人の意思確認が困難な時こそ、チームの力で「本人の意思を全力で推定する」アプローチが必要になります。現場の「迷い」を言語化し、対話の土台を作っていきましょう。
本人の「推定意思」を全力で探る4つの根拠
もし本人に意思決定する力が無かったとしても、この患者が「今何を考え、何を希望するか」を可能な限り推定しなければいけません。「本人が今の状況で話せたらなんと言うか」を、以下の4つの根拠から探ります。
- A. 現時点での本人の発言(直接):どんな状況でも本人は何かを伝えようとしています。最も強い根拠になります。
- B. 過去の本人の発言(直接):ACPでの発言や事前指示書、かかりつけ医・家族の証言など。
- C. 現時点での本人の行動・反応(間接):処置を拒むしぐさなど。常に同じ反応か等の「再現性」と「文脈」の確認が重要です。
- D. 過去の価値観・信念(間接):自由や自立を大切にしていたか、死生観、家族への思いなど。
大切なのは、「この人」をどれだけ知ろうとし、興味をもって関わっているかです。家族と医療・介護チームで情報を持ち寄り、“本人らしさ”を再構成していきましょう。


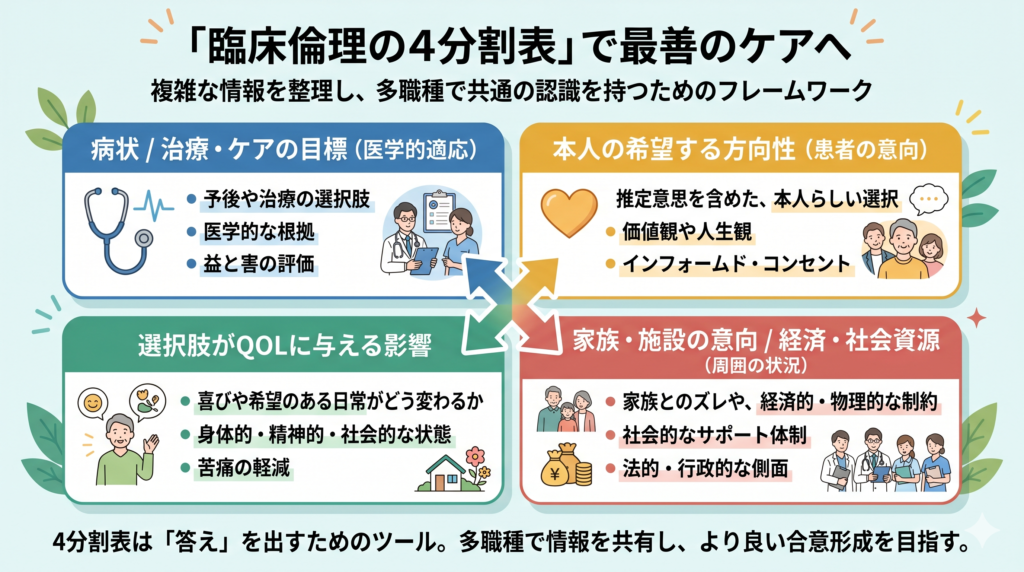
臨床倫理の「4分割表」を使った情報整理
最善のケアを考える際、本人・家族・多職種からの多様な情報を頭の中だけで整理するのは不可能です。そこで役立つのが「臨床倫理の4分割表」です。
- 病状/治療・ケアの目標(医学的適応):予後や治療の選択肢など
- 本人の希望する方向性(患者の意向):推定意思を含めた、本人らしい選択
- 選択肢がQOLに与える影響:喜びや希望のある日常がどう変わるか
- 家族・施設の意向 / 経済・社会資源(周囲の状況):家族とのズレや経済的・物理的な制約
4分割表は「答え」を出すためのものではなく、「整理」のための道具(思考の地図)です。バラバラの認識を可視化して共通言語を作り、感情論から距離を置くことができます。チーム内で「目指す方向」をすり合わせ、結論が出る最後まで本人にとっての最善を見失わないようにしましょう。

認知症・独居の方へのACP実践のコツ
4分割表を作ってみても「あの情報だけでは足りない」「きっとこの人ならこう考える、と思えない」とモヤモヤすることがあります。だからこそ、お話のできるうちから本人の価値観を聞いておく「ACP(アドバンス・ケア・プランニング)」が重要です。
認知症・独居の方のACPを実践する際のポイントは以下の通りです。
- 認知機能が低下する前の情報を大切にする:昔の職業、生い立ち、重大な決断など
- 日常会話から引き出す:日頃の何気ない会話や家族との会話に価値観のヒントがあります
- チームで共有する:遠慮せずに医療チームで情報を集め、かけらをつなぎ合わせます
- 代理意思決定者を早めに見つける:単なるキーパーソンではなく「その人の代わりになって決めてくれる人」です
僕は特に最後が重要かつ、間違った解釈をしている方が多いところだと思っています。
ここでいう代理意思決定者ってキーパーソン=第一連絡者、じゃないですからね!間違っている医療・介護従事者の方が多いので強調しておきたい。
本人がもし話ができなくなっても、「きっと○○(母)なら、こうやって答えると思います」ときちんと背景から言ってくれる人‥。それがその人にとっての「代理」意思決定者です。日本では現時点で、法的に整備されておらず、厄介ですが。それはまた別の機会にお話します。
ACPは特別なことではなく、結論よりも「話し合いのプロセス」そのものが大切です。あなただからこそできるACPがあります。
まとめ
「仕方がない」と諦めてしまいそうな場面でも、「この人ならどう考えるか?」という視点と、4分割表を使ったチームでの情報整理があれば、ぶれない支援が可能になります。
日々の何気ない会話から集めた情報が、いざという時の大きな力になります。明日からの現場で、ぜひ一つでも実践してみてくださいね。
Dr.たろの研修・講演にご興味のある方へ
お気軽にお問い合わせください。全国どこでも対応可能です。
皆さまの地域で、より多くの方が
自分の望む人生の最終段階の医療・ケアを
受けられますよう願っております
